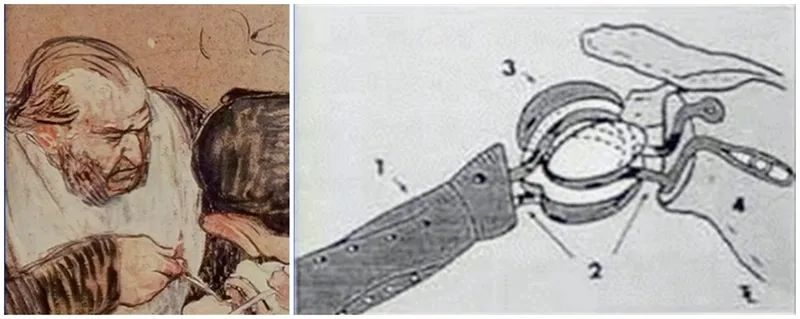
El concepte de reemplaçament artificial de l'espatlla va ser proposat per primera vegada per Themistocles Gluck el 1891. Les articulacions artificials esmentades i dissenyades conjuntament inclouen el maluc, el canell, etc. La primera cirurgia de reemplaçament de l'espatlla va ser realitzada en un pacient el 1893 pel cirurgià francès Jules Emile Péan a l'Hôpital International de París en un pacient de 37 anys amb tuberculosi de les articulacions i els ossos. La primera artroplàstia d'espatlla documentada. La pròtesi va ser feta pel dentista J. Porter Michaels de París, i l'humeraltijaestava fet de platí metàl·lic i es va fixar a un capçal de goma recobert de parafina mitjançant un filferro per formar un implant contractat. Els resultats inicials del pacient van ser satisfactoris, però la pròtesi finalment es va retirar després de 2 anys a causa de múltiples recurrències de tuberculosi. Aquest és el primer intent fet per humans en el reemplaçament artificial de l'espatlla.
El 1951, Frederick Krueger va informar de l'ús d'una pròtesi d'espatlla més anatòmicament significativa feta de vitamines i modelada a partir de l'húmer proximal d'un cadàver. Aquesta es va utilitzar amb èxit per tractar un pacient jove amb osteonecrosi del cap humeral.
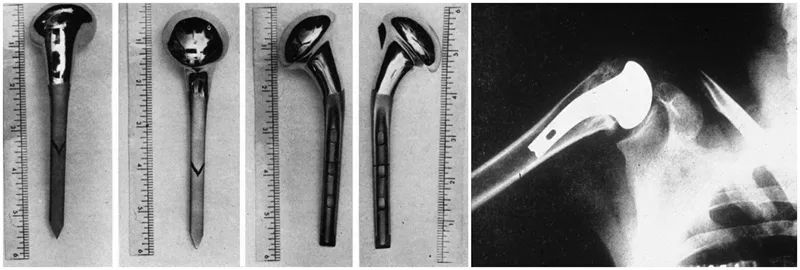
Però la pròtesi d'espatlla veritablement moderna va ser dissenyada i desenvolupada pel gurú de l'espatlla Charles Neer. El 1953, per tal de resoldre els resultats insatisfactoris del seu tractament quirúrgic de fractures proximals de l'húmer, Neer va desenvolupar una pròtesi anatòmica proximal d'húmer per a fractures del cap de l'húmer, que va ser millorada diverses vegades en les dues dècades següents, respectivament. Va dissenyar pròtesis de segona i tercera generació.
A principis dels anys setanta, per tal de resoldre el problema de la substitució de l'espatlla en pacients amb disfunció greu del manegot rotador, Neer va proposar per primera vegada el concepte d'artroplàstia inversa d'espatlla (RTSA), però a causa del fracàs precoç del component glenoide, el concepte es va abandonar posteriorment. El 1985, Paul Grammont va millorar segons el concepte proposat per Neer, movent el centre de rotació medialment i distalment, canviant el braç de moment i la tensió del deltoide, resolent així perfectament el problema de la pèrdua de funció del manegot rotador.
Principis de disseny de la pròtesi transespatlla
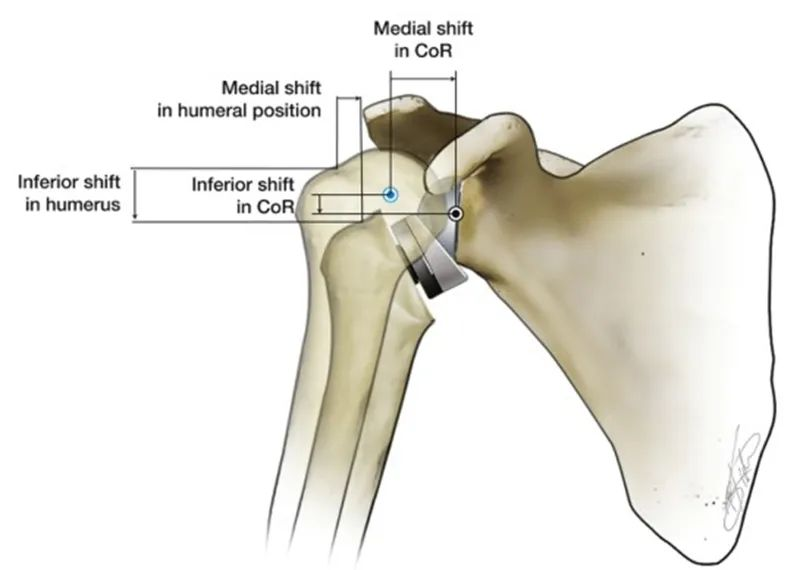
L'artroplàstia inversa d'espatlla (RTSA) inverteix la relació anatòmica de l'espatlla natural per restaurar-ne l'estabilitat. La RTSA crea un fulcre i un centre de rotació (CdR) fent que el costat glenoide sigui convex i el costat del cap humeral sigui còncau. La funció biomecànica d'aquest fulcre és evitar que el cap humeral es mogui cap amunt quan el múscul deltoide es contrau per abduir la part superior del braç. La característica de la RTSA és que el centre de rotació de l'articulació artificial de l'espatlla i la posició del cap humeral respecte a l'espatlla natural es mouen cap a dins i cap avall. Els diferents dissenys de pròtesis RTSA són diferents. El cap humeral es mou cap avall entre 25 i 40 mm i cap a dins entre 5 i 20 mm.
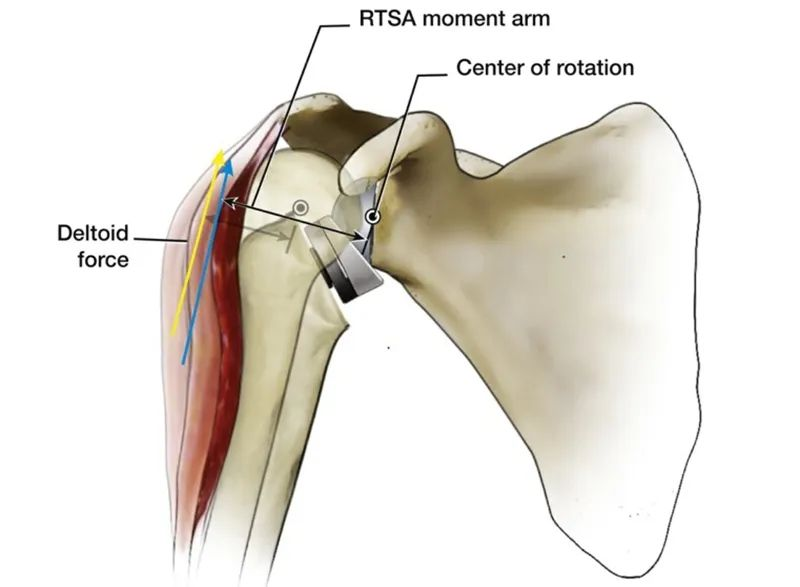
En comparació amb l'articulació natural de l'espatlla del cos humà, un avantatge evident del CoR desplaçador intern és que el braç del moment d'abducció del deltoide augmenta de 10 mm a 30 mm, cosa que millora l'eficiència de l'abducció del deltoide i es pot generar menys força muscular. El mateix parell de torsió, i aquesta característica també fa que l'abducció del cap humeral ja no depengui completament de la funció de depressió del manegot rotador complet.
Aquest és el disseny i la biomecànica de RTSA, i pot ser una mica avorrit i difícil d'entendre. Hi ha una manera més senzilla d'entendre-ho? La resposta és sí.
El primer és el disseny de l'RTSA. Si observem acuradament les característiques de cada articulació del cos humà, podem trobar algunes regles. Les articulacions humanes es poden dividir aproximadament en dues categories. Una són les articulacions properes al tronc com les espatlles i els malucs, amb l'extrem proximal sent la "copa" i l'extrem distal sent la "bola".
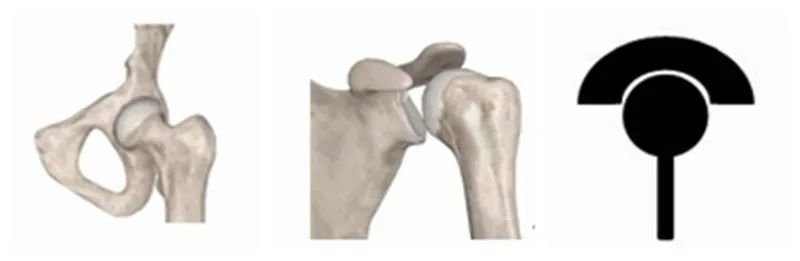
L'altre tipus són les articulacions distals com aragenollsi els colzes, amb l'extrem proximal com a "bola" i l'extrem distal com a "copa".
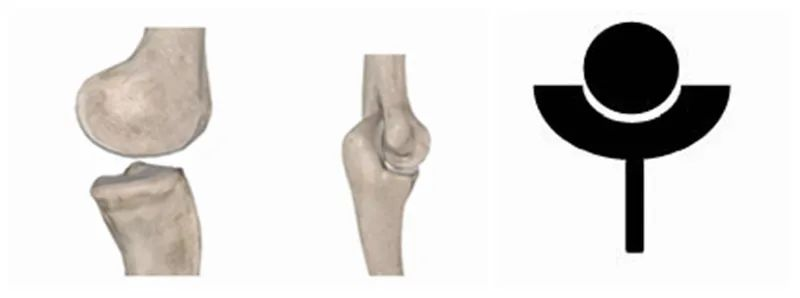
El pla adoptat pels pioners mèdics en dissenyar pròtesis artificials per a l'articulació de l'espatlla en els primers dies era restaurar l'estructura anatòmica de l'espatlla natural tant com fos possible, de manera que tots els plans es van dissenyar amb l'extrem proximal com a "copa" i l'extrem distal com a "bola". Alguns investigadors fins i tot van dissenyar deliberadament la "copa" perquè fos més gran i profunda per tal d'augmentar l'estabilitat de l'articulació, de manera similar a la humana.articulació del maluc, però més tard es va demostrar que augmentar l'estabilitat en realitat augmentava la taxa de fallada, per la qual cosa aquest disseny es va adoptar ràpidament. rendir-se. L'RTSA, en canvi, inverteix les característiques anatòmiques de l'espatlla natural, invertint la "bola" i la "copa", fent que l'articulació original del "maluc" s'assembli més a un "colze" o un "genoll". Aquest canvi subversiu finalment va resoldre moltes dificultats i dubtes del reemplaçament artificial de l'espatlla i, en molts casos, la seva eficàcia a llarg i curt termini ha millorat significativament.
De la mateixa manera, el disseny de l'RTSA desplaça el centre de rotació per permetre una major eficiència d'abducció deltoide, cosa que també pot semblar obscura. I si comparem la nostra articulació de l'espatlla amb un balancí, és fàcil d'entendre. Com es mostra a la figura següent, aplicant el mateix parell de torsió en la direcció A (la força de contracció deltoide), si es canvien el fulcre i la posició inicial, és obvi que es pot generar un parell de torsió més gran (la força d'abducció del braç superior) en la direcció B.
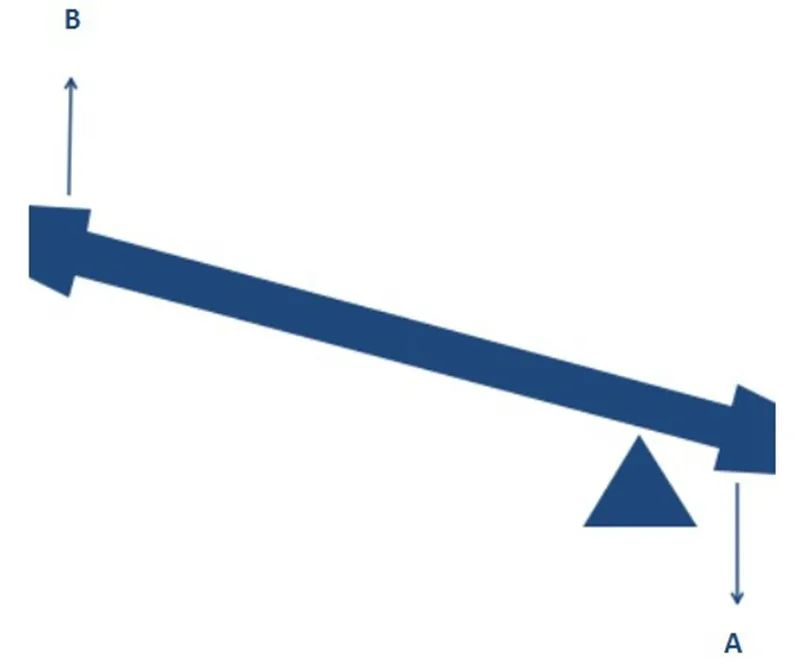

Un canvi en el centre de rotació de l'esquena dreta té un efecte similar, permetent que una espatlla desestabilitzada iniciï l'abducció sense la depressió del manegot rotador. Com va dir Arquimedes: Doneu-me un fulcre i puc moure tota la terra!
Indicacions i contraindicacions de RTSA
La indicació clàssica per a l'artrosi rectal és l'artropatia per esquinçament del manegot rotador (ATC), un esquinçament gegant del manegot rotador amb osteoartritis, que es caracteritza típicament per un desplaçament cap amunt del cap humeral, que provoca canvis degeneratius continus a la glenoide, l'acromi i el cap humeral. El desplaçament cap amunt del cap humeral és causat per un parell de forces desequilibrat sota l'acció del deltoide després d'una disfunció del manegot rotador. L'ATC és més freqüent en dones grans, on es pot produir una "pseudoparàlisi" clàssica.
L'ús de l'artroplàstia d'espatlla, especialment la RTSA (artroplastia postoperatòria), ha augmentat substancialment durant les dues últimes dècades. A partir dels resultats inicials exitosos de l'aplicació de la RTSA, el desenvolupament continu de la tècnica quirúrgica i l'aplicació competent d'aquesta tècnica, s'han ampliat les indicacions inicials més específiques de la RTSA i, per tant, la majoria dels procediments d'artroplàstia d'espatlla que es realitzen actualment són RTSA.
Per exemple, l'artroplàstia total anatòmica d'espatlla (ATSA) era l'opció preferida per a l'artrosi d'espatlla sense ruptura del manegot rotador en el passat, però en els darrers anys, el nombre de persones que mantenen aquesta opinió sembla estar disminuint gradualment. Hi ha els aspectes següents. Les raons han conduït a aquesta tendència. En primer lloc, fins a un 10% dels pacients que reben ATSA ja tenen una ruptura del manegot rotador. En segon lloc, en alguns casos, la integritat "estructural" de la "funció" del manegot rotador no és completa, especialment en alguns pacients ancians. Finalment, fins i tot si el manegot rotador està intacte en el moment de la cirurgia, la degeneració del manegot rotador es produeix amb l'edat, especialment després dels procediments d'ATSA, i hi ha molta incertesa sobre la funció del manegot rotador. Aquest fenomen sol produir-se en pacients ancians majors de 70 anys. Per tant, cada cop més cirurgians van començar a triar la RTSA quan s'enfronten a l'artrosi pura d'espatlla. Aquesta situació ha portat a una nova idea que la RTSA també pot ser la primera opció per a pacients amb artrosi amb un manegot rotador intacte basant-se únicament en l'edat.
De la mateixa manera, en el passat, per a les ruptures massives irreparables del manegot rotador (MRCT) sense osteoartritis, els mètodes alternatius incloïen la descompressió subacromial, la reconstrucció parcial del manegot rotador, la via xinesa i la reconstrucció de la càpsula articular superior. , la taxa d'èxit varia. Basant-se en la competència i l'aplicació amb èxit de la RTSA en diverses situacions, cada cop més operadors han provat recentment la RTSA davant la MRCT simple, i ha tingut molt d'èxit, amb una taxa de supervivència d'implantació a 10 anys de més del 90%.
En resum, a més de la CTA, les indicacions actuals ampliades per a la RTSA inclouen grans ruptures irreparables del manegot rotador sense osteoartropatia inflamatòria, tumors, fractures agudes, artritis posttraumàtica, defectes ossis o articulacions òssies greument deformades, inflamació i luxacions recurrents de l'espatlla.
Hi ha poques contraindicacions per a la RTSA. A part de les contraindicacions generals del reemplaçament articular artificial, com ara la infecció, la manca de funció del múscul deltoide és una contraindicació absoluta per a la RTSA. A més, per a les fractures de l'húmer proximal, les fractures obertes i les lesions del plexe braquial també s'han de considerar contraindicacions, mentre que les lesions aïllades del nervi axil·lar s'han de considerar contraindicacions relatives.
Cures i rehabilitació postoperatòries
Principis de la rehabilitació postoperatòria:
Mobilitzar l'entusiasme dels pacients per la rehabilitació i establir expectatives raonables per a ells.
Redueix el dolor i la inflamació, i protegeix les estructures de curació, però normalment no cal protegir el subescapular.
És probable que es produeixi una luxació anterior de l'articulació de l'espatlla a les posicions finals d'hiperextensió, adducció i rotació interna, o abducció i rotació externa. Per tant, s'han d'evitar moviments com el revés de la mà durant les 4 a 6 setmanes posteriors a l'operació. Aquestes posicions comporten el risc de luxació.
Després de 4 a 6 setmanes, encara cal comunicar-se i obtenir el permís del cirurgià abans de començar els moviments i les posicions anteriors.
Els exercicis de rehabilitació postoperatoris s'han de realitzar primer sense suport de pes i després amb suport de pes, primer sense resistència i després amb resistència, primer de manera passiva i després activa.
Actualment, no hi ha un estàndard de rehabilitació estricte i uniforme, i hi ha grans diferències en els plans dels diferents investigadors.
Estratègia d'activitats de la vida diària (AVD) del pacient (0-6 setmanes):
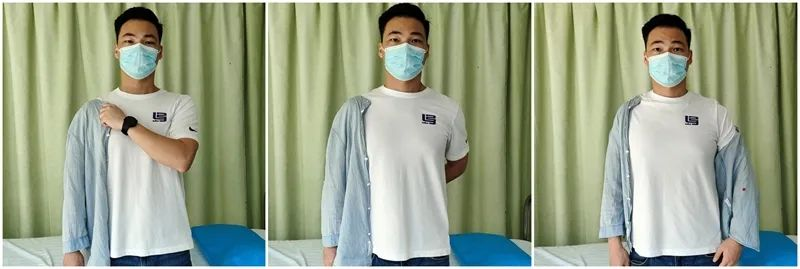
Vestir
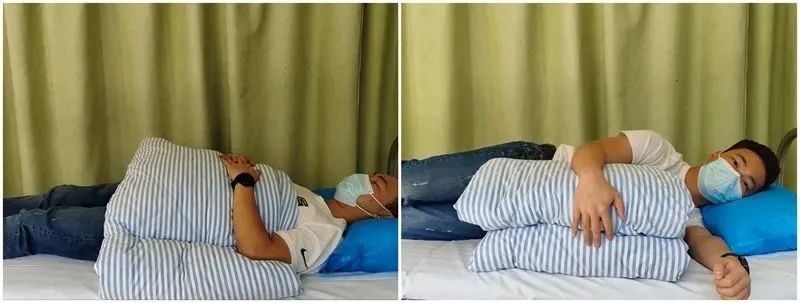
Dormir
Estratègia d'exercici diari (0-6 setmanes):
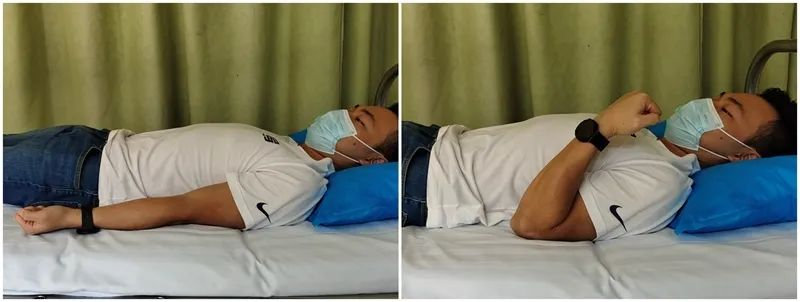
Flexió activa del colze
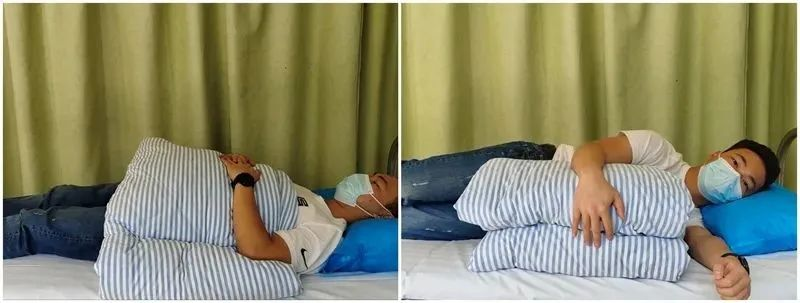
Flexió passiva de l'espatlla
Sichuan Chenanhui Techonology Co., Ltd.
Whatsapp: +8618227212857
Data de publicació: 21 de novembre de 2022










